خونریزی بینی
خونریزی بینی که به آن خون دماغ هم گفته میشود، امری شایع است. این مشکل شاید ترسناک به نظر برسد اما بهندرت حاکی از مشکل جدی است. بینی مویرگهای زیادی دارد که نزدیک به سطح جلو و عقب بینی هستند. این مویرگها بسیار نازکند و بهسادگی دچار خونریزی میشوند. خون دماغ شدن در بین بزرگسالان و کودکان بین سنین 3 تا 10 سال شایع است.
دو نوع خونریزی بینی وجود دارد. زمانی که مویرگهای جلوی بینی پاره و دچار خونریزی شود، خونریزی قدامی رخ میدهد.
خونریزی خلفی در انتها یا عمیقترین قسمت بینی اتفاق میافتد. در این صورت، خون به انتهای حلق میرود. خونریزی خلفی میتواند خطرناک باشد.
دو نوع خونریزی بینی وجود دارد. زمانی که مویرگهای جلوی بینی پاره و دچار خونریزی شود، خونریزی قدامی رخ میدهد.
چه عواملی باعث خونریزی بینی میشوند؟
خون دماغ شدن دلایل زیادی دارد. خوشبختانه، بیشتر آنها جدی نیستند.
شایعترین علت خونریزی بینی هوای خشک است. هوای خشک میتواند در اثر آب و هوای داغ و کم رطوبت یا هوای گرم داخلی ایجاد شود. هر دو محیط باعث میشوند که غشای بینی (بافت ظریف داخل بینی شما) خشک و پوسته پوسته شود و معمولا هنگام مالیدن یا دست زدن یا هنگام دمیدن بینی شما خونریزی کند.
سایر دلایل شایع خونریزی بینی عبارتند از:
جراحی بینی.
سرماخوردگی (عفونتهای تنفسی فوقانی) و سینوزیت به ویژه مسائلی که باعث عطسه مکرر، سرفه و عطسه بینی میشوند.
عطسه با فشار بالا.
قرار دادن یک جسم در بینی خود.
آسیب دیدگی به بینی و یا صورت.
رینیت یا ورم آلرژیک و غیر آلرژیک (التهاب آستر بینی).
داروهای رقیق کننده خون (آسپرین، داروهای ضد التهابی غیر استروئیدی، وارفارین و سایر موارد).
کوکائین و سایر مواد مخدری که از طریق بینی استنشاق میشوند.
مواد محرک شیمیایی (مواد شیمیایی موجود در محصولات تمیز کننده، دودهای شیمیایی در محل کار، بوهای قوی دیگر).
در ارتفاعات که هوا پر فشارتر است (کمبود اکسیژن وجود دارد) و با افزایش ارتفاع خشکتر میشود.
سپتوم منحرف (شکلی غیر طبیعی از دیواره که دو طرف بینی را از هم جدا میکند).
استفاده مکرر از اسپریهای بینی و داروها برای درمان خارش، آبریزش یا چرک بینی. این داروها مانند آنتی هیستامینها و ضد احتقان میتوانند غشای بینی را خشک کنند.
خون دماغ شدن دلایل زیادی دارد. خوشبختانه، بیشتر آنها جدی نیستند.
دلایل خونریزی بینی که کمتر شایع هستند عبارتند از:
مصرف الکل.
اختلالات خونریزی مانند هموفیلی یا بیماری فون ویلبراند یا لوسمی.
فشار خون بالا.
آترواسکلروز.
جراحی صورت و بینی.
تومورهای بینی.
پولیپ بینی.
ترومبوسیتوپنی “thrombocytopenia” ایمنی.
سرطان خون.
Telangiectasia خونریزی ارثی.
بارداری.
شایعترین علت خونریزی بینی هوای خشک است.
هنگامی که غشای داخلی بینی خشک و تحریکپذیر میشود، رگهای خونی میشکنند و باعث ایجاد خونریزی در بینی میشوند. این شرایط در ماه زمستان و هنگامی که هوا سرد و خشک است، بیشتر پیش میآید. سایر عواملی که ممکن است در خون دماغ شدن نقش داشته باشند شامل سرماخوردگی و حساسیت، عفونت سینوسی، جراحی بینی، ضربات شدید بینی، سوزش مکرر، استفاده بیش از حد از اسپری بینی، فرو کردن اشیاء خارجی در بینی و ضربه به بینی است.(بهترین آزمایشگاه بابل)
درمان خون دماغ
شاید مهمترین سؤال این باشد که موقع خون دماغ شدن چهکار باید کرد؟ خونریزیهای بینی معمولا جدی نیستند. شما میتوانید اغلب آنها را در خانه درمان کنید.
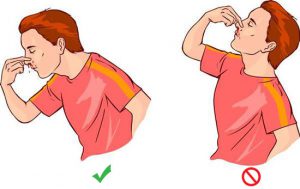
اگر دچار خونریزی از بینی شدید، آرام بمانید. عصبیشدن ممکن است باعث شود که خونریزی بیشتر شود. لذا سعی کنید آرام باشید.
بایستید، دراز نکشید.
سرتان را در وضعیتی بالاتر از قلبتان نگه دارید. کمی به جلو خم شوید، این کار از جاریشدن خون به عقب و ورود خون به داخل گلو جلوگیری میکند.
حفرات بینی خود را با فشار بسته نگه دارید. از انگشت شست و اشاره برای بسته نگهداشتن حفرات بینی برای 5 تا 10 دقیقه استفاده کنید، در این حالت با دهان تنفس کنید. این کار روی بخشی از بینی که خونریزی میکند، فشار ایجاد میکند و میتواند از جاری شدن خون جلوگیری کند.
هنگامی که خون دماغ بند آمد، بینی را دستکاری نکنید یا با فشار تخلیه نکنید. این ممکن است باعث شود بینی شما مجددا خونریزی کند.
اگر خونریزی مجدد تکرار شد، بینی را تخلیه کنید تا لختههای خون خارج شوند.
همچنین میتوان از یک دکونژستان (ضداحتقان) نظیر اکسی متازولین در هر دو حفره بینی استفاده کرد. سپس حفرات بینی را برای مدت 5 تا 10 دقیقه، محکم ببندید و از دهان تنفس کنید.
مصرف الکل،اختلالات خونریزی مانند هموفیلی،فشار خون بالا،پولیپ بینی و…دلایل خونریزی بینی اند که کمتر شایع اند.
درمان پزشکی خون دماغ
معمولا درمانهای پزشکی شامل موارد زیر میشود.(بهترین آزمایشگاه مازندران)
پانسمان بینی: ممکن است پزشک یک گاز، اسفنج مخصوص بینی یا لاتکس بادی را وارد بینی کند تا به محل خونریزی فشار وارد شود. معمولا این گاز یا اسفنج باید 24 تا 48 ساعت در بینی بماند. سپس توسط پزشک خارج میشود.
سوزاندن: ابتدا بیحسکننده در سوراخ بینی اسپری میشود و سپس با یک ماده شیمیایی (نیترات نقره) یا انرژی گرمایی (کوتر الکتریکی) رگهای خونی در حال خونریزی بسته میشوند
درمان دارویی: اگر از داروهای رقیقکننده خون استفاده میکنید، ممکن است پزشک مصرف آنها را کاهش دهد یا متوقف کند. ممکن است برای کنترل فشارخون داروهایی تجویز شود. برخی داروها هم به لختهشدن خون کمک میکنند.
برداشتن جسم خارجی: اگر یک جسم خارجی دلیل خونریزی باشد.
ترمیم شکستگی بینی یا اصلاح انحراف تیغه بینی.
درمان سریع خون دماغ
اگر دچار خون دماغ شدهاید، بهآرامی بنشینید و به سمت جلو خم شوید و با دستمال جلوی خونریزی را بگیرید. از طریق دهان نفس بکشید. یکی از راههایی که خونریزی را سریعا قطع میکند، قراردادن کیسه یخ روی بینی است. این کار باعث انقباض رگهای خونی میشود.
برای درمان سریع خون دماغ آرام بمانید، کمی به جلو خم شوید، سرتان بالاتر از قلب باشد و یخ روی بینیتان بگذارید.جلوگیری از خون دماغ
اگر به طور مکرر دچار خون دماغ میشوید، اقدامات زیر میتواند برای جلوگیری از خونریزی بینی مؤثر باشد.
دو تا سه بار در روز از اسپری بینی نمکی استفاده کنید تا مجرای بینی مرطوب شود. میتوانید این قطره را از داروخانه خریداری کنید یا آن را در خانه درست کنید. یک قاشق چایخوری نمک را داخل یک لیتر آب مخلوط کنید و 20 دقیقه بجوشانید.
شبها از دستگاه مرطوبکننده هوا استفاده کنید تا هوای اتاق مرطوب شود.
ژل یا پمادهای مخصوص بینی را با گوشپاککن در بینی خود پخش کنید.
هنگام تمیزکردن بینی از فین کردن شدید خودداری کنید.
با دهان باز عطسه کنید و سعی نکنید آن را مهار کنید.
انگشت خود را داخل بینی نکنید.
با پزشک خود در مورد کاهش مصرف داروهای رقیقکننده خون مانند آسپرین و ایبوپروفن صحبت کنید.
سیگار را ترک کنید. زیرا سیگار بینی را خشک کرده و آن را تحریک میکند.
خونریزیهای بینی معمولا جدی نیستند. شما میتوانید اغلب آنها را در خانه درمان کنید.
انواع خون دماغ شدن
خونریزی بینی گاهی از جلوی بینی و گاهی از قسمت پشتی بینی منشا میگیرد:
خون دماغ قدامی Anterior nosebleeds
دیوارهای که دو قسمت بینی را از هم جدا میکند سپتوم (septum) نام دارد. این قسمت دارای رگهای خونی زیادی است و این رگها میتوانند بر اثر ضربه به صورت و یا حتی خراش ایجاد شده توسط انگشت پاره شوند. بیشتر انواع خون دماغ از قسمت پایینی سپتوم و در نزدیکی سوراخ بینی آغاز میشوند.
خون دماغ خلفی Posterior nosebleeds
این نوع از خونریزی بینی چندان شایع نیست و از قسمت عقبی بینی آغاز خواهد شد. خون دماغ خلفی معمولاً در افراد مسنتر، افرادی دارای فشار خون بالا و افرادی که به صورت آنها ضربه وارد شده دیده میشود.
چگونه از خون دماغ جلوگیری کنیم
راهکارهای موثری برای پیشگیری از خونریزی وجود دارد که با استفاده از این راهکارها می توان از بروز این پدیده پیشگیری کرد:
داخل بینی خود را مرطوب نگه دارید. خشکی می تواند باعث خون دماغ شود.
از یک محلول شستشوی بینی استفاده کنید. استفاده از آن در سوراخ های بینی به مرطوب نگه داشتن قسمت داخلی بینی کمک می کند.
از دستگاه های مرطوب کننده هوا استفاده کنید.
سیگار نکشید.
بینی خود را با دستمال پاک کرده و از فروکردن اشیا خارجی یا انگشت در آن خودداری کنید.
از داروهای سرماخوردگی و آلرژی به میزان زیاد استفاده نکنید.
چه زمانی باید نگران خونریزی بینی باشید؟
خونریزی بینی به طور معمول پدیده خطرناکی نیست ولی اگر بدون دلیل و به کرات دچار خونریزی شدید، حتما با پزشک مشورت کرده و به طور خاص اگر خونریزی بینی شما شدید بوده و یا احساس سرگیجه یا ضعف می کنید، خونریزی را جدی بگیرید.به گزارش سیناپرس، اگر پس از تصادف، زمین خوردن یا آسیب دیدگی دچار خونریزی بینی شده اید حتما باید به بیمارستان مراجعه کرده و در نهایت اگر خونریزی بینی شما پس از دو تلاش ده دقیقه ای بند نیامد نیز از کمک های پزشکی بهره مند شوید.
سخن آخر
اگر به دفعات خون دماغ میشوید بهتر است با پزشک در مورد عوامل احتمالی آن و راههایی که میتواند از آن جلوگیری کند مشورت کنید. پزشک احتمالاً از شما خواهد خواست که با یک پزشک متخصص گوش، حلق و بینی (otolaryngologist) مشورت کنید. اگر شما رقیقکننده خون مصرف میکنید، شاید لازم باشد که دوز آن دوباره توسط متخصص تنظیم شود.
به روزرسانی :3 بهمن 1400
منتشر شده در سایت آزمایشگاه صبا