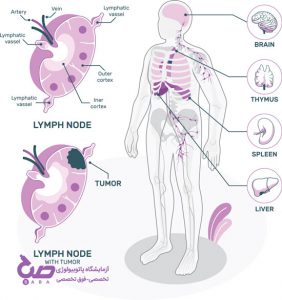
?
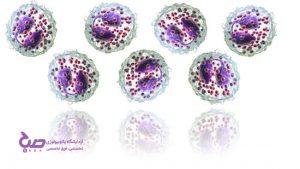
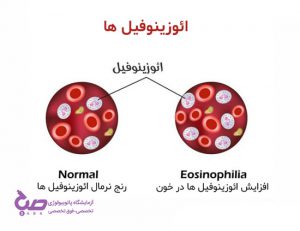
ائوزینوفیل خون
هر گلبول سفید خون، چیزی بین چند ساعت، تا چند روز در داخل جریان خون زنده می ماند. ائوزینوفیل، یکی از انواع گلبول های سفید خون است. ائوزینوفیلها در بافت های مختلف بدن ذخیره می شوند. آن ها تا چند هفته به حیات خود ادامه می دهند. وظیفه مغز استخوان این است که به صورت مکرر و دائمی، حجم گلبول های سفید خون را در حد کافی نگه دارد.
تعداد و انواع مختلف از گلبول های سفید خون موجود در بدن، درک پزشکان از وضعیت سلامت افراد را افزایش می دهند. بالا بودن تعداد گلبول های سفید خون، نشانهای از وجود بیماری یا عفونت بدن است. بالا بودن تعداد گلبول های سفید، به این معنی است که بدن دائماً گلبول های سفید بیشتری را تولید می کند، تا با عفونت ها مقابله کند.
آزمایش شمارش ائوزینوفیل
آزمایش شمارش ائوزینوفیل یک نمونه از آزمایشهای خون است که میزان ائوزینوفیل های بدن را اندازه گیری می کند. سطوح غیرعادی از ائوزینوفیل، معمولاً به عنوان بخشی از آزمایش شمارش کامل خون (CBC) شناسایی می شوند.
تحقیقات متوالی و پیوسته، لیست نقش های اختصاص یافته به ائوزینوفیل ها را گسترش داده اند. اکنون به نظر می رسد که تمامی سیستم های بدن، به نحوی به ائوزینوفیل وابسته هستند. دو مورد از مهمترین این کارکردها در سیستم ایمنی رخ می دهند.
ائوزینوفیل ها قادر به نابودسازی ذرات تهاجمی همچون ویروس ها، باکتری ها و انگل هایی همچون کرم های قلابدار هستند. علاوه بر این، آن ها در ایجاد واکنش التهابی، علی الخصوص در مواجهه با آلرژی نقش دارند.
التهاب نه خوب است نه بد! ائوزینوفیل در ایزوله سازی و کنترل پاسخ ایمنی در محل عفونت نقش دارد. البته یکی از عوارض جانبی این است که بافت اطراف آن آسیب می بیند. آلرژی ها به منزله پاسخ های ایمنی هستند، که التهاب مزمن را به همراه دارند. ائوزینوفیل نقش مهمی در التهاب ایجاد شده نسبت به آلرژی، اگزما و آسم دارد.
?
آزمایش شمارش تفاضلی گلبول سفید، معمولاً به موازات آزمایش شمارش کامل خون (CBC) صورت می گیرد. بدین ترتیب درصد تمامی انواع گلبول های سفید موجود در خون تعیین میشوند.
Eosinophils در آزمایش خون چیست؟
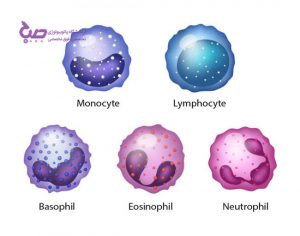
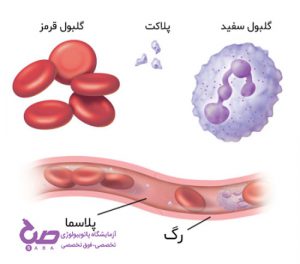
همانطور که همه ما میدانیم گلبولهای سفید سربازان جنگجوی بدن ما در سیستم ایمنی هستند. این عناصر بسیار کوچک نقشی حیاتی و مهم در حفاظت از بدن ما دارند. آنها مراقب هستند که بدن ما در مقابل حمله ویروسها، انگلها و باکتریها آسیب نبیند. ما 5 نوع گلبول سفید در بدن داریم که هر پنج نوع این گلبولها توسط مغز استخوان تولید میشوند. عمر مفید هر گلبول سفید چند ساعت تا چند روز است. اِئوزینوفیل (Eosinophils) یکی از این 5 نوع گلبول سفید است که در خون ما زندگی میکند.
این عنصر در بافتهای مختلف بدن ذخیره میشود و تقریبا تا چند هفته به حیات خود ادامه میدهد. در این بین مغز استخوان وظیفه دارد تا حجم گلبولهای سفید خون را مدام چک کرده و در حد نرمال نگه دارد. نوع گلبولهای سفید و اینکه چه تعداد گلبول سفیدی در خون شما وجود دارد، همگی میتوانند به درک بیشتر پزشکان از سلامتی ما کمک کنند. بالا بودن تعداد گلبول سفید نشان دهنده این موضوع است که در بدن ما عفونت یا بیماری وجود دارد. تعداد Eosinophils نیز با انجام آزمایش خون مشخص میشود.
چرا گاهی لازم است ائوزینوفیلهای خون شمرده شوند؟
وقتی آزمایش CBC از فردی گرفته میشود، تعداد مشتقات سلولهای سفید هم در آن آزمایش مشخص میگردد. تعداد مشتقات سلولهای سفید، یعنی تعداد هر یک از انواع سلولهای سفید که به تفکیک در برگه آزمایش مشخص میشوند. این مقادیر معمولا به صورت درصد بیان میشوند. به طور مثال چند درصد از کل خون فرد را سلولهای EOS تشکیل دادهاند.
در بیماریهای مختلف، تعداد گلبولهای سفید خون فرق دارد. به طور مثال اگر عامل افزایش، آلرژی باشد؛ تعداد گلبولهای سفید از حالتی که بدن به یک دارو واکنش نشان داده یا حالتی که عفونتی در بدن باشد؛ متفاوت است.
?
برخی داروها مثل قرصهای لاغری، تعدادی از داروهای درمان عفونت، بعضی از آنتیبیوتیکها، ملینهای حاوی پسیلیم و آرامبخشها باعث میشوند eos در آزمایش خون افزایش یابد. بنابراین اگر از این نوع داروها استفاده میکنید، حتما قبل از آزمایش به پزشک خود اطلاع دهید.?
وضعیت ائوزینوفیلی چیست؟?
ائوزینوفیل نوعی گلبول سفید خون است که دارای یک هسته دو قسمتی و گرانولهایی در داخل سیتوپلاسم است. ایئوزینوفیلها حدود 5% از کل تعداد گلبولهای سفید خون را تشکیل میدهند. این سلولها عموماً در شرایط حساسیت مثل آلرژی و عفونتهای انگلی در خون افزایش پیدا میکنند. افزایش تعدا ائوزینوفیلها میتواند نشانهای از وجود حساسیت یا برخی عفونتها باشد. همچنین تغییر در ساختار ائوزینوفیلها هم میتواند نشانهای از وجود حساسیت یا نوعی آنمی باشد.
ائوزینوفیلی به وضعیتی میگویند که تعداد ائوزینوفیل خون بالاتر از حدِ طبیعی است. معمولاً اگر تعداد مطلق ائوزینوفیلها از 500 در هر میکرولیتر خون بیشتر باشد، بیمار مبتلا به ائوزینوفیلی تشخیص داده میشود.
?
در آزمایش اِئوزینوفیل تعداد این عنصر در خون شما شمارش میشود.
شرایط ائوزینوفیلی به دو شکل وجود دارد:
? ائوزینوفیلی بافتی:
در این نوع، سطوح بالای غیرطبیعی ائوزینوفیلها در محل عفونت یا التهاب است اما تعداد ائوزینوفیلها در خون طبیعی است.?
ائوزینوفیلی خونی:
در نوع دوم ائوزینوفیلی، سطح بالایی از ائوزینوفیل در کل جریان خون وجود دارد.?
شرایط ائوزینوفیلی معمولاً با آزمایش خون قابل تشخیص است. ائوزینوفیلی بافتی را میتوان در مخاط یا نمونههای بافتی هم یافت.
نقش ائوزینوفیل ( EOS ) در بدن
ائوزینوفیلها میکروب های مهاجم مانند ویروس ها، باکتریها یا انگل هایی مانند کرم قلابدار را از بین میبرند. آنها همچنین در پاسخهای التهابی نقش دارند. ائوزینوفیل ها به جداسازی و کنترل پاسخ ایمنی در محل عفونت کمک می کند، که عارضه جانبی آن آسیب به بافتهای اطراف آن است. آلرژی واکنشهای سیستم ایمنی است که اغلب شامل التهاب مزمن است. ائوزینوفیلها نقش مهمی در التهابهای مربوط به آلرژی، اگزما و آسم دارند.
چرا به شمارش ائوزینوفیل نیاز دارم؟
هنگامی که شمارش گلبول های سفید خون انجام میشود، ممکن است پزشک متوجه سطح غیر طبیعی ائوزینوفیل شود. آزمایش شمارش گلبول های سفید خون اغلب همراه با شمارش کامل خون (CBC) انجام میشود و درصد هر نوع گلبول سفید موجود در خون شما را تعیین میکند.
این آزمایش نشان می دهد که تعداد گلبول های سفید خون طبیعی، زیاد یا کم است. تعداد گلبولهای سفید متعاقب ابتلا به برخی بیماریها تغییر میکند. پزشک همچنین ممکن است این آزمایش خون را در صورت مشکوک بودن به بیماری یا شرایط خاصی مانند موارد زیر درخواست کند:
یک واکنش آلرژیک شدید مثلا حساسیت به نیش زنبور
یک واکنش دارویی مثلا حساسیت به پنیسیلین
برخی از عفونت های انگلی مثلا احتمال داشتن انگل اکسیور
بعضی از داروها نیز باعث افزایش تعداد ائوزینوفیلها میشوند که عبارتند از:
قرصهای رژیمی
اینترفرون: دارویی است که به درمان عفونت کمک میکند.
برخی از آنتی بیوتیکها
ملین هایی که حاوی پسیلیوم هستند.
آرام بخشها
در هنگام بردن جواب آزمایش برای پزشک خود، حتماً در مورد هرگونه دارو یا مکملی که مصرف میکنید با ایشان صحبت کنید. پزشک این اطلاعات را در تفسیر و بررسی جواب آزمایش شما مد نظر قرار خواهد داد.
?
چرا به آزمایش شمارش ائوزینوفیل (Eosinophil) نیاز داریم؟?
با انجام آزمایش شمارش تفاضلی گلبول های سفید، پزشک می تواند سطوح غیرعادی ائوزینوفیل را تشخیص دهد. آزمایش شمارش تفاضلی گلبول سفید، معمولاً به موازات آزمایش شمارش کامل خون (CBC) صورت می گیرد. بدین ترتیب درصد تمامی انواع گلبول های سفید موجود در خون تعیین میشوند.
این آزمایش مشخص می کند که آیا تعداد گلبول های سفید خون، به صورت غیرعادی بیشتر یا کمتر از حد عادی هستند. زیرا تعداد گلبول های سفید خون، در برخی بیماری ها تغییر می کنند.
همچنین در صورتی که پزشک مشکوک باشد که فرد به یکی از مشکلات یا بیماری های زیر مبتلا شده است، آنگاه دستور انجام این آزمایش خون را میدهد :?
واکنش آلرژیک شدید?
واکنش دارویی?
برخی عفونت های انگلی?
قبل از انجام آزمایش، حتماً در مورد داروهای فعلی یا مکملهایی که مصرف میکنید، به پزشک خود اطلاع دهید.
آزمایش Eosinophils چگونه انجام میشود؟
در آزمایش اِئوزینوفیل تعداد این عنصر در خون شما شمارش میشود. باید به این موضوع مهم اشاره کرد که وجود این ماده در بدن از اهمیت بالایی برخوردار است. تمام قسمتهای سیستم بدن ما به این ماده وابسته است. اگر بخواهیم در مورد عملکرد Eosinophils سخن بگوییم باید گفت که این عنصر مسئول نابودی تمام ویروسها و باکتریهایی است که به بدن شما حمله میکنند. نقش بعدی این ماده ایجاد واکنش التهابی در بدن در مقابل آلرژیها است.
التهاب داشتن و التهاب نشان دادن بدن
التهاب داشتن و التهاب نشان دادن بدن نه موردی خوب و نه موردی بد تلقی میشود، اما بطور کلی Eosinophils نقشی مهم و اساسی در ایزولهسازی و کنترل ایمنی در محل عفونت بدن ما دارد. نشان دادن آلرژی یعنی عکسالعمل ایمنی که بدن ما نشان میدهد. این اتفاق با التهاب همراه است. اِئوزینوفیل نقشی اساسی در نشان دادن التهابات بدن در برابر آسم، آلرژی و اگزما دارد. اگر پزشک تشخیص دهد که تعداد اِئوزینوفیل خون شما باید شمارش شود، با انجام آزمایش خون از طریق ورید این آزمایش انجام خواهد شد. در آزمایشگاه به نمونه خون شما رنگی مخصوص اضافه میشود. این رنگ کمک میکند تا در هر 100 سلول، تعداد اِئوزینوفیلها مشاهده و شمارش شوند.
?
قبل از انجام آزمایش ائوزینوفیل خون چه کاری باید بکنید؟?
هیچ آمادگی خاصی برای این آزمایش لازم نیست. در صورت مصرف داروهای رقیق کننده خون مانند وارفارین (کومادین)، باید پزشک خود را مطلع کنید. ممکن است پزشک به شما توصیه کند که مصرف برخی داروها را قبل از آزمایش ائوزینوفیل قطع کنید.
داروهایی که ممکن است باعث افزایش تعداد ائوزینوفیلها شوند عبارتاند از:?
قرصهای رژیمی?
اینترفرون(دارویی است که به درمان عفونت کمک میکند)?
برخی آنتی بیوتیکها?
ملینهای حاوی پسیلیوم?
آرامبخش
قبل از انجام آزمایش، حتماً در مورد داروهای فعلی یا مکملهایی که مصرف میکنید، به پزشک خود اطلاع دهید.
?
در طول آزمایش شمارش ائوزینوفیل چه اتفاقی رخ می دهد؟?
ارائه دهنده خدمات درمانی، با انجام مراحل زیر، از فرد نمونه خونی دریافت می کند :
?
در ابتدا با استفاده از پنبه آغشته به محلول ضد عفونی کننده، محل تزریق تمیز می شود.?
سپس سوزنی وارد رگ می شود. یک محفظه به آن متصل شده و با خون پُر می شود.?
پس از دریافت خون کافی، سوزن برداشته شده و محل تزریق با یک پارچه/ بانداژ پوشانده میشود.?
در نهایت نمونه خونی برای تجزیه و تحلیل های بیشتر به آزمایشگاه ارسال می شود.?
در صورتی که تعداد ائوزینوفیل شما در هر میکرولیتر خون 500 باشد، آنگاه این حالت نشانه ای از بیماری ائوزینوفیلیا است.
? نتایج آزمایش شمارش ائوزینوفیل چه معنایی دارند؟?
1) نتایج عادی ائوزینوفیل?
در افراد بالغ، یک نمونه خون عادی نباید تعداد ائوزینوفیل کمتر از 500 در هر میکرولیتر خون را دارا باشد. در کودکان، سطح ائوزینوفیل با توجه به سن تغییر می کند.
?
2) نتایج غیرعادی ائوزینوفیل?
در صورتی که تعداد ائوزینوفیل شما در هر میکرولیتر خون 500 باشد، آنگاه این حالت نشانه ای از بیماری ائوزینوفیلیا است. ائوزینوفیلیا به سه نوع خفیف (500-1500 ائوزینوفیل در میکرولیتر)، متوسط (1500-5000 ائوزینوفیل در میکرولیتر)، و شدید (بیش از 5000 ائوزینوفیل در میکرولیتر) تقسیم می شود.
دلایل زیر برای این بیماری مطرح شده اند :?
عفونت ناشی از کرم های انگلی?
بیماری خود ایمنی?
واکنش های شدید آلرژیک?
اگزما?
آسم?
آلرژی های فصلی?
لوخمی (سرطان خون) و برخی از سایر سرطان ها?
کولیت زخمی?
تب اسکارلت?
لوپوس?
بیماری کرون?
یک واکنش دارویی شدید?
رد شدن اندام پیوندی?
تعداد ائوزینوفیل خیلی کم، بدلیل اثر سمی ناشی از الکل، یا تولید بیش از حد کورتیزول، همانند وضعیت حاکم بر بیماری کوشینگ رخ می دهد. کورتیزول هورمونی است که به صورت طبیعی توسط بدن تولید می شود. پایین بودن تعداد ائوزینوفیل، به بازه زمانی از طول روز هم بستگی دارد. در شرایط عادی، در شمارش ائوزینوفیل در صبح کمترین تعداد و در عصر بیشترین تعداد مشاهده میشود.
جز در مواردی که پیش بینی سومصرف الکل، یا بیماری کوشینگ می شود، پایین بودن تعداد ائوزینوفیل نگران کننده نیست. تنها نگرانی هنگامی رخ می دهد که تعداد سایر انواع گلبول های سفید خون نیز پایین باشد. اگر تعداد همه انواع گلبول های سفید خون پایین باشد، این وضعیت نشانه بروز مشکل یا بیماری در مغز استخوان است.
پایین بودن eosinophil در آزمایش خون نشانه چیست؟
تعداد eos پایین میتواند نتیجه مسمومیت ناشی از الکل یا تولید بیش از حد کورتیزول ( کورتیزول هورمونی است که به طور طبیعی توسط بدن تولید میشود.) باشد، مانند بیماری کوشینگ
بجز موارد فوق، پایین بودن ائوزینوفیل معمولا جای نگرانی ندارد مگر اینکه سایر گلبولهای سفید نیز کاهش یافته باشند که در این صورت میتواند نشانهای از اختلالی در مغز استخوان باشد. تعداد ائوزینوفیل کم ممکن است به دلیل زمان روز باشد، در شرایط عادی، تعداد ائوزینوفیلها در صبح کمترین و در عصر بیشترین است. با پزشک خود در این رابطه مشورت کنید.
بالا بودن eosinophil در آزمایش خون نشانه چیست؟
اگر بیش از 500 سلول ائوزینوفیل در هر میکرولیتر خون باشد، نشانهای از اختلالی است که به عنوان ائوزینوفیلی شناخته میشود. ائوزینوفیلی به سه صورت زیر است:
خفیف ( 500-1500 ائوزینوفیل در هر میکرولیتر )
متوسط ( 1500-5000 سلول ائوزینوفیل در هر میکرولیتر)
شدید ( بیش از 5000 سلول ائوزینوفیل در هر میکرولیتر)(تست پاپ اسمیر در بابل)
ائوزینوفیلی به دلایل زیر میتواند باشد:
عفونت کرم های انگلی
بیماری خود ایمنی
واکنشهای شدید آلرژیک
اگزما
آسم
آلرژی های فصلی
سرطان خون و برخی دیگر از سرطان ها
کولیت زخمی
مخملک
لوپوس
بیماری کرون
حساسیت دارویی
رد پیوند عضو
عفونتهای قارچی
آدنوکارسینوما
آمبولی کلسترول
کم کاری غده فوق کلیوی
انواع خاصی از سرطان خون و …
?
عفونتهای ناشی از کرمهای رودهای، انگلها، قارچها و ویروسها اغلب باعث افزایش سطح ائوزینوفیلها میشوند.
? چه چیزی باعث افزایش تعداد ائوزینوفیل خون میشود؟?
تعداد بالای ائوزینوفیلها میتواند نشان دهنده برخی بیماریها یا ایجاد شرایط خاص در بدن باشد. از جمله:
?
1. عفونتها?
عفونتهای ناشی از کرمهای رودهای، انگلها، قارچها و ویروسها اغلب باعث افزایش سطح ائوزینوفیلها میشوند.
?
2. بیماری خود ایمنی?
در چندین بیماری خود ایمنی، از جمله بیماری سلیاک، سطوح بالای ائوزینوفیل خون به عنوان بازتاب التهاب موجود است، اما لزوماً ائوزینوفیلها به این بیماری کمک نمیکنند.
?
3. واکنشهای آلرژیک شدید?
ائوزینوفیلها در بیماریهای آلرژیک مانند آسم و آلرژی فصلی و تب یونجه افزایش مییابد. در بسیاری از موارد نتیجه آزمایش ائوزینوفیل خون به همین علت نسبت به حد طبیعی بالاست.
?
4. اگزما و سایر بیماریهای پوستی?
سطوح بالایی از ائوزینوفیلها در ضایعات پوستی، کهیر، درماتیت تماسی، اگزما و خارش یافت میشود. این به این معنی است که افزایش ائوزینوفیل همیشه لزوماً در خون اتفاق نمیافتد.
?
5. سرطان خون و برخی سرطانهای دیگر?
در برخی از انواع سرطان، سطوح بالای ائوزینوفیلها در نتیجه سرطان ظاهر میشود، مانند لنفوم هوچکین. در موارد دیگر، ائوزینوفیلها سلول اصلی سرطانی هستند، مانند لوسمی ائوزینوفیلی حاد و مزمن، لنفوم سلول T، لوسمی مزمن میلومونوسیتیک.(غربالگری جنین در بابل)
?
6. بیماری آدیسون?
بیماری آدیسون، که در آن کمبود هورمونهای آدرنال مانند کورتیزول وجود دارد، میتواند سطح ائوزینوفیل را افزایش دهد.
?
7. سندرم هایپیروزینوفیلیک?
سندرم هایپیروزینوفیلی گروهی از اختلالات هستند که در آنها ائوزینوفیلها به طور مداوم افزایش مییابد. برای بسیاری از این علائم هیچ علت شناختهشدهای وجود ندارد، در حالی که برخی دیگر می توانند ژنتیکی باشند.
?
8. بیماری التهابی روده?
ائوزینوفیلها همچنین میتوانند در بیماری التهابی روده (IBD) و هم در بیماری کرون و کولیت اولسروز، افزایش پیدا کنند.
?
9. یک واکنش دارویی قابل توجه?
زمانی که فرد به دارو واکنش آلرژیک نشان میدهد ائوزینوفیل خون افزایش مییابد.
?
10. کمبود ویتامین D?
کمبود ویتامین D با افزایش اندک ائوزینوفیلها ارتباط دارد.
?
11. موارد دیگری که میتوانند نتیجه آزمایش ائوزینوفیل خون را افزایش دهند.?
موارد دیگری که میتوانند میزان ائوزینوفیل خون را افزایش دهند عبارتاند از:
?
کولیت زخمی?
رد پیوند عضو?
تب مخملک?
لوپوس
سطوح پایین ائوزینوفیل معمولاً نگران کننده نیست.
چه چیزی باعث کاهش تعداد ائوزینوفیل خون میشود؟?
سطوح پایین ائوزینوفیل معمولاً نگران کننده نیست. مگر اینکه تعداد گلبولهای سفید دیگر هم بهطور غیرطبیعی پایین باشد. اگر تعداد گلبولهای سفید کم باشد، این میتواند نشان دهنده وجود مشکل در مغز استخوان باشد.(تست سلامت جنین در بابل)
همانطور که گفتیم ائوزینوفیل ها به طور معمول کم هستند و در بزرگسالان سالم حتی میتوانند به صفر برسند. با این حال، شرایط و داروهایی وجود دارد که میتواند سطح ائوزینوفیل را سرکوب کند از جمله:
?
1. عفونتها?
هنگامی که یک عفونت حاد وجود دارد، چندین ماده برای جذب ائوزینوفیلها از خون به بافتهای آسیبدیده ترشح میشود. این باعث میشود سطح ائوزینوفیل خون به سرعت کاهش یابد. فقدان کامل ائوزینوفیلها هم در عفونتهای جدی مانند سپسیس دیده میشود.
?
2. سندرم کوشینگ?
سندرم کوشینگ پس از آنکه فرد به مدت طولانی در معرض سطوح بالای کورتیزول قرار گرفت، رخ میدهد. دلایل دیگر سندرم کوشینگ میتواند بیماری زمینهای یا درمان طولانی مدت با کورتیزول باشد. کورتیزول سیستم ایمنی را سرکوب میکند و سطح ائوزینوفیل را در خون کاهش میدهد. کورتیزول هورمونی است که به طور طبیعی در بدن تولید میشود.
?
3. داروهای ضدالتهاب?
گلوکوکورتیکوئیدها داروهای ضد التهابی مرتبط با کورتیزول هستند. آنها تولید، بقا و عملکرد ائوزینوفیلها را کاهش میدهند.
داروی دیگری که باعث سرکوب ائوزینوفیلها میشود تئوفیلین است. این دارو برای پیشگیری و درمان خسخس سینه، تنگینفس و سفت شدن قفسهسینه ناشی از آسم، برونشیت مزمن و سایر بیماریهای ریوی استفاده میشود.
?
4. مسمومیت با الکل?
تعداد غیرعادی پایین ائوزینوفیلها میتواند نتیجه مسمومیت با الکل باشد.
?
5. طول روز?
در شرایط عادی، تعداد ائوزینوفیلها در صبح کمترین و در عصر بیشترین است.
به روز رسانی : 4 اردیبهشت 1401
بازنشر شده از سایت آزمایشگاه صبا
?